GRAVIDANZA
La durata della gravidanza è di 266 giorni dal concepimento (età concezionale) e di 280 giorni dal primo giorno dell’ultima mestruazione (età gestazionale). È consuetudine, tuttavia, contare il tempo gravidico in settimane facendo riferimento all’età gestazionale, è quindi di 40 settimane, partorire 2 settimane prima o 2 settimane dopo tale data è possibile e normale.
Il concepimento (fecondazione) avviene quando uno spermatozoo si fonde con una cellula uovo all’interno di una delle due tube di Falloppio. Lo spermatozoo può sopravvivere nel tratto genitale femminile fino a 3 giorni, mentre l’uovo è vitale per 1 giorno circa. Modificazioni coinvolgono l’uovo fecondato durante il suo percorso dalla tuba di Falloppio o salpinge all’utero materno, l’impianto in esso e dopo di questo. Tali modificazioni portano alla formazione dell’unità gravidica costituita da feto e annessi (placenta-sacco amniotico-cordone ombelicale).
La placenta serve per respirazione e nutrizione del feto ed ha attività endocrina. Giunta a completo sviluppo entro la 18°- 20° settimana di gestazione, pesa alla fine intorno a 500 gr. Discoide, presenta una faccia materna che aderisce alla parete uterina e una faccia fetale rivolta verso il feto. Rami vascolari uterini si distribuiscono nella faccia materna placentare o decidua. Procedendo verso il feto nella decidua si insinuano i villi coriali, propaggini digitiformi contenenti i vasi sanguigni fetali. Il corion, membrana dei villi coriali, si prolunga a coprire cordone ombelicale e amnios, altra membrana che costituisce la parte interna del sacco amniotico.
Il sacco amniotico contiene il liquido amniotico. Nella quantità di circa 800 ml a termine di gravidanza, è fatto quasi totalmente di acqua, ha funzione di protezione meccanica, permette la motilità del feto che in esso è immerso, costituisce un ambiente a temperatura costante.
Legame tra placenta e feto è il cordone ombelicale o funicolo, lungo 50-60 cm a termine di gravidanza, in esso si trovano 1 grossa vena e 2 arterie. Le arterie del funicolo, raggiunta la placenta, si ramificano in arteriole (arterie più piccole) che vanno a formare insieme alle venule (vene più piccole) la rete vascolare dei capillari dei villi. Dalle venule il sangue (ora ricco di ossigeno) confluisce nella vena ombelicale che torna al feto. È negli spazi tra i villi che avvengono gli scambi materno-fetali respiratori, nutrizionali, metabolici. I villi sono bagnati dal sangue materno dei rami vascolari della decidua che in tali spazi si muove liberamente. Non vi è contatto diretto tra sangue materno e fetale, inoltre i villi coriali costituiscono la cosiddetta barriera fetale che ha funzione protettiva del feto. Diversamente da come di regola accade la vena ombelicale trasporta sangue arterioso, le arterie ombelicali sangue venoso.
La gravidanza è particolare condizione di tolleranza immunitaria attivamente mantenuta, il prodotto del concepimento è, infatti, per metà geneticamente estraneo (parte paterna) al sistema immunitario (S.I.) della madre.
Una severa anemia emolitica del feto, tuttavia, può aversi a seguito della distruzione dei globuli rossi da parte del S.I. materno (eritroblastosi). Questa condizione si realizza solitamente nelle donne che hanno un gruppo sanguigno Rh negativo e che portano un feto con sangue Rh positivo (paterno) di regola in gravidanze successive alla prima. È, infatti, questa che determina la sensibilizzazione immunitaria per contatto diretto e soprattutto sufficiente tra sangue materno e fetale (per esempio al momento del parto). Trattare la condizione è complesso, fondamentale la prevenzione mediante l’impiego di specifiche globuline.
Un certo rischio di anomalie genetiche è comune a tutte le gravidanze. La possibilità che feti abortiti spontaneamente durante il 1° trimestre presentino anomalie cromosomiche è del 50-60%.
La maggior parte delle anomalie associate a età materna avanzata sono trisomie, la trisomia 21 (sindrome di Down) è la più frequente. Un’ età paterna superiore a 50 anni aumenta la possibilità di mutazioni genetiche nella prole. La valutazione genetica si avvale di:
Anamnesi familiare
Malattie genetiche o condizione di portatore dei genitori, dei parenti di primo e secondo grado, gruppo etnico di appartenenza (gli ebrei ashkenaziti sono etnia particolarmente a rischio per diverse affezioni genetiche), unione tra consanguinei, esiti di precedenti gravidanze.
Test genetici fetali (invasivi)
Sono amniocentesi e villocentesi.
Test materni (non invasivi)
- Ecografia: si attua per confermare l’età gestazionale, valutare la vitalità fetale, evidenziare una gravidanza multipla, identificare anomalie strutturali anche di tipo genetico (endocraniche, colonna, cuore, vescica, reni, stomaco, torace, parete addominale, ossa lunghe, cordone ombelicale). Rispetto a quella di base l’ecografia mirata ad alta risoluzione fornisce immagini più dettagliate e certe.
- Test su sangue materno: livelli alti di α-feto proteina (in particolare difetti dello sviluppo del sistema nervoso), di β-hCG (sindrome di Down), bassi livelli di PAPP-A (proteina plasmatica A associata alla gravidanza) (sindrome di Down), elevata MSAP (in alcune malformazioni quali la spina bifida), test del DNA fetale libero circolante (attuato su frammenti di DNA fetale presenti nel sangue materno, impiegato per individuare diverse anomalie cromosomiche).
La combinazione di ecografia e test migliorano l’affidabilità dei risultati.
Ha senso fare test genetici prima del concepimento nel caso di coppia con elementi di rischio (etnia, aborti spontanei ricorrenti, alterazioni cromosomiche in precedenti figli, talassemia, fibrosi cistica).
In caso di fecondazione in vitro test genetici si possono fare prima dell’impianto, nel caso di genitori con rischio significativo di avere figli con alterazioni genetiche.
Segno precoce di gravidanza e motivo per il quale la donna consulta il medico è l’assenza di ciclo mestruale, eventualmente la positività del test di gravidanza del commercio.
Il test del commercio, se positivo, indica la presenza nelle urine della donna della sub unità beta della gonadotropina corionica umana (β-hCG), il momento indicato per fare il test è almeno a 3 giorni di ritardo sulla data in cui sarebbe dovuto aversi la mestruazione (meglio al mattino, appena sveglia, utilizzando la prima urina).
La gonadotropina corionica umana è una proteina costituita da 2 sub unità α e β, questa seconda specifica dello stato gravidico. La β-hCG viene prodotta dall’embrione prima dell’impianto in utero, dalla placenta dopo l’impianto, suo scopo è stimolare la secrezione di progesterone da parte del corpo luteo (ghiandola che si forma nell’ ovaio dopo l’ovulazione). Il progesterone, necessario alla progressione della gravidanza, intorno alla 10 settimana viene direttamente prodotto dalla placenta, cala quindi la β-hCG e regredisce il corpo luteo. Il test è positivo nella fase in cui la β-hCG viene prodotta dalla placenta.
La gravidanza comporta aumento di gittata e frequenza cardiaca, extrasistoli sono di comune riscontro. Il volume totale di sangue aumenta, la componente plasmatica di più rispetto alla massa dei globuli rossi per cui l’emoglobina (Hb) tende a ridursi per diluizione. Aumenta di molto la necessità di ferro, è abituale prescrivere un suo apporto supplementare poiché la quantità assunta con la dieta e prelevata dalle riserve risulta spesso non sufficiente. È possibile una anemia da carenza di folati, un loro deficit aumenta, inoltre, il rischio di malformazioni fetali del sistema nervoso, pertanto è abituale prescrivere a tutte le gestanti acido folico. L’attività dei reni è influenzata dalla posizione, aumenta in quella distesa laterale in particolare sinistra perché viene a ridursi la pressione dell’utero ingrossato sui grandi vasi sanguigni. Il consumo di ossigeno aumenta di circa il 20%, è comune un discreto affanno in casi di sforzi e frequenti sono gli atti respiratori profondi. La pressione dell’utero aumentato sul tratto ultimo dell’intestino può causare stipsi, sono possibili bruciore retrosternale ed eruttazioni dovuti al lento svuotamento dello stomaco e al reflusso gastroesofageo. Importanti le modificazioni endocrine. I livelli di prolattina aumentano di circa 10 volte in preparazione alla lattazione, ritornano nella norma dopo il parto, anche nelle donne che allattano. La placenta produce l’ormone stimolante i melanociti (MSH), estrogeni e progesterone, un ormone tireo stimolante simile con possibilità di palpitazioni, sudorazione eccessiva, instabilità emotiva, l’ormone di rilascio della corticotropina (CRH) che aumenta l’ormone adrenocorticotropo (ACTH) con incremento degli ormoni surrenalici che comporta edema, resistenza insulinica e maggiore fabbisogno di insulina. A livello della cute estrogeni, progesterone ed MSH determinano modificazione della pigmentazione cioè melasma (fronte e zigomi), oscuramento di aureole mammarie, ascelle e genitali, linea nigra lungo l’addome. La gravidanza comporta discreta tensione mammaria, nausea occasionalmente associata a vomito specie nelle fasi iniziali, in fase avanzata è comune modesto edema agli arti inferiori e vene varicose. L’utero in crescita alla 12° settimana raggiunge l’addome, alla 20° l’ombelico e alla 36° quasi il processo xifoideo dello sterno. I movimenti del feto cominciano ad essere percepiti dalla donna tra la 16° e la 20° settimana.
La donna in gravidanza deve essere incoraggiata a non modificare troppo le proprie abitudini di vita. L’attività sessuale non è controindicata (salvo diversa indicazione medica) anche nelle ultime settimane, è tuttavia indispensabile che il rapporto sessuale non comporti disagio, affanno, dolore. I viaggi durante la gravidanza possono implicare qualche rischio aggiuntivo (conoscenza di strutture sanitarie adeguate a destinazione, possibilità di contrarre malattie infettive, assenza di copertura assicurativa della compagnia di viaggio o di kit d’emergenza sanitaria idoneo). Il secondo trimestre è ritenuto il periodo più sicuro per viaggiare, anche se viaggi, come quelli aerei, specie se lunghi determinano rischi maggiori di aborto, nascita pretermine, esposizione a radiazioni cosmiche e trombo-embolie. La cintura di sicurezza va adottata, salvo diversa certificata indicazione medica e indossata correttamente (il nastro basso il più possibile sotto l’addome e sopra le cosce, quello diagonale sopra l’addome tra le mammelle).
PARTO
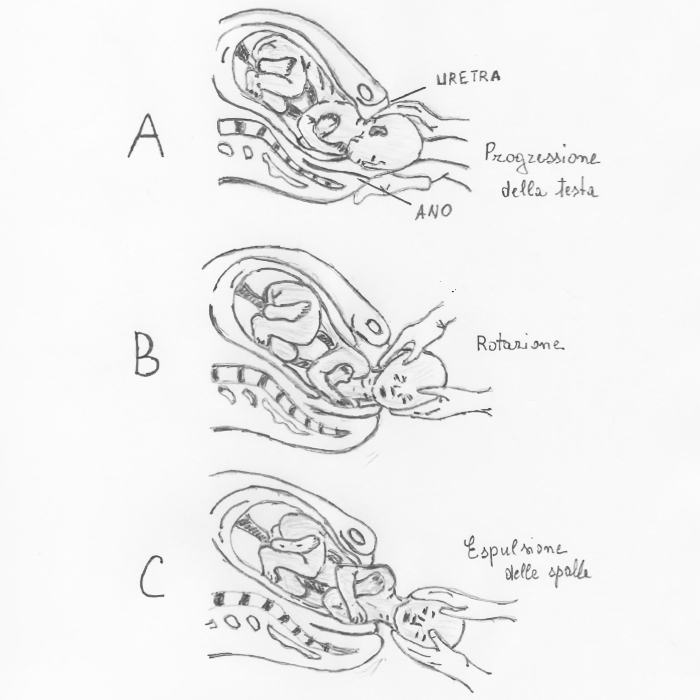
Il parto, fase ultima della gravidanza, è condizione fisiologica, compito di chi lo segue è soprattutto quello di assistenza e controllo. Il travaglio, funzione che realizza il parto, consiste in contrazioni uterine involontarie e intermittenti che aumentano d’intensità e durata, diventano sempre più vicine tra loro e sono dolorose. Le contrazioni del secondamento (uscita degli annessi dopo quella del feto) non sono dolorose, come non lo sono quelle dell’immediato dopo parto. In genere il travaglio è preceduto da contrazioni irregolari di variabile intensità e dolore minimo che vanno a realizzare la fase latente. Tale fase ha durata varia, in genere poche ore prima dell’inizio del travaglio. La perdita vaginale di una molto modesta quantità di sangue e muco può precedere il travaglio anche di 72 ore. Occasionalmente le membrane (amnios e corion) si possono rompere prima dell’inizio del travaglio, la donna avverte defluire il liquido amniotico dalla vagina. È fatto che richiede immediata attenzione medica, poiché il travaglio inizia di solito spontaneamente nell’arco delle 24 ore successive e vi è rischio d’infezione.