Il sonno è una condizione di annullata risposta agli stimoli ambientali, cadenzato da un suo preciso ciclo. Una volta iniziato, infatti, gradualmente si approfondisce e l’attività cerebrale rallenta: è questo il sonno NONREM (vedi fig. 1). Dopo circa 80 minuti inizia il sonno REM (RapidEyeMovement) (vedi fig. 1) caratterizzato da rapidi movimenti oculari, attività cerebrale vivace, rilassamento muscolare, oscillazioni della frequenza cardiaca e della pressione arteriosa.
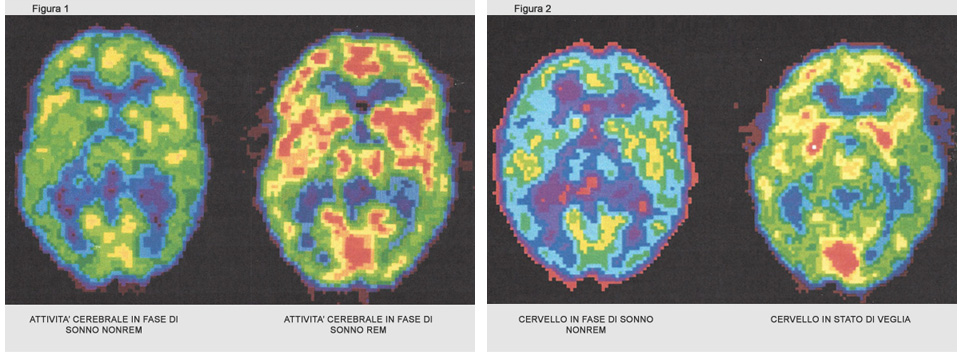
I sogni che si ricordano sono di regola quelli fatti durante il sonno REM. Fasi REM e NONREM si alternano fino al subentrare dello stato di veglia (vedi sopra fig. 2).
Il ritmo sonno-veglia è regolato da un delicato sistema di interazioni tra mediatori chimici e aree dedicate del sistema nervoso. Non vi sono dubbi che il sonno sia necessario e ristoratore. Studi recenti ci dicono che esso stabilizza ed incrementa le funzioni di percezione, apprendimento e memoria attraverso un’azione di riordino, selezione e realizzazione di “nuovi spazi” per le esperienze che ci attendono.
Si ritiene che l’insonnia coinvolga circa un terzo della popolazione mondiale. Più frequente dopo i 60 anni di età, le donne sono più colpite. Non raramente è sottovalutata, pertanto curata male o perfino non curata. Può essere chiaramente riconducibile a:
- Malattie;
- Sostanze d’abuso o farmaci;
- Interferenze psicologiche, ambientali, situazionali.
Può non riconoscere motivazioni così palesi, il paziente in tale eventualità riferisce:
- Difficoltà a principiare o mantenere il sonno;
- Sonno non ristoratore;
- Presenza di disagio o difficoltà nelle attività quotidiane e nei contatti sociali.
Quando presente si tratta il disturbo specifico che determina l’insonnia, altrimenti bisogna attivare livelli di intervento che possono comunque essere utili anche nelle forme in cui è chiara la causa:
- Informazione;
- Igiene del sonno;
- Terapia psicologica;
- Terapia farmacologica.
INFORMAZIONE
Permette al paziente di valutare in modo corretto il suo disturbo, di aderire motivato al trattamento proposto, di liberarsi di alcune diffuse credenze, quale quella che dormire meno di 8 ore è nocivo. In realtà il sonno necessario cambia da individuo a individuo e tende a diminuire con l’avanzare dell’età. L’insonnia è un disturbo comune e le eventuali difficoltà vissute durante la giornata spesso non sono dovute, come si pensa, a tale disturbo.
IGIENE DEL SONNO
- Ogni giorno andare a letto e alzarsi alla stessa ora, fine settimana compreso;
- Non usare il letto per attività diverse dal dormire o far sesso;
- Evitare i sonnellini diurni: sono tuttavia necessari a chi lavora in turni o in caso di variazione di fuso orario;
- L’attività fisica favorisce il sonno e abbassa i livelli di stress, ma non quando attuata a tarda sera;
- La stanza da letto deve essere buia, silenziosa e fresca (intorno a 18°);
- Per quanto possibile esporsi alla luce naturale durante il giorno, specie nel pomeriggio;
- Evitare la sera di fumare e di assumere alcol o sostanze contenenti caffeina;
- Attuare schemi di attività che rilassano e predispongono al sonno (leggere, fare un bagno o la doccia, effettuare esercizi respiratori, lavarsi i denti, il viso).
TERAPIA PSICOLOGICA
Coloro che soffrono d’insonnia cronica vivono con ansia e preoccupazione costante. L’avvicinarsi del momento di andare a letto assume tratti disperanti. L’igiene del sonno può non risultare sufficiente e la terapia farmacologica non può essere adottata per tempi lunghi. Trova, allora, indicazione la terapia psicologica (cognitivo-comportamentale, ipnosi).
TERAPIA FARMACOLOGICA
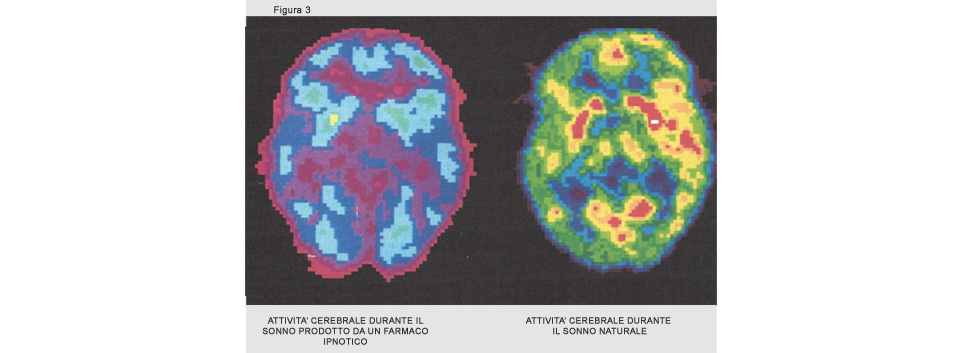
Le benzodiazepine sono i farmaci più prescritti. Possibile l’abuso, l’uso improprio, la dipendenza. L’impiego andrebbe limitato a periodi non superiori a 4 settimane. E’necessario assumere la più bassa dose efficace, riducendola gradualmente prima di sospendere il farmaco. Altri terapeutici impiegati sono alcuni antidepressivi, gli antistaminici, le simil-benzodiazepine, la melatonina. E’ una simil-benzodiazepina il Zolpidem: nella Fig. 3 è possibile confrontare l’aspetto della sostanza cerebrale durante il sonno indotto da questo farmaco ipnotico e quello durante il sonno naturale. Una significativa deflessione dell’attività cerebrale, espressa da una minore intensità e varietà dei colori, è evidente in caso di sonno farmacologicamente prodotto. Si tratta di condizione “artificiale” di cui, quando impropriamente protratta nel tempo, come sovente accade, non conosciamo ancora i possibili risvolti.
La melatonina è ampiamente pubblicizzata e impiegata. Da alcuni è discussa la sua reale efficacia. E’ opportuno assumerla almeno 3 ore prima di coricarsi. Il suo uso dovrebbe avvenire, cosa che non succede, sotto controllo medico. Tra i fitomedicamenti l’utilità della valeriana è dimostrata; più che la quantità essa migliora la qualità del sonno. L’azione favorente il sonno di camomilla, passiflora, luppolo, melissa e lavanda è modesta.
I rimedi omotossicologici proposti sono diversi, prescriverli è di pertinenza medica. Valerianaheel è solitamente efficace. Si è anche dimostrata efficace l’associazione sequenziale di Guna-Serotonin e Guna-Melatonin, in particolare quando si vuole regolarizzare il ritmo sonno-veglia.
